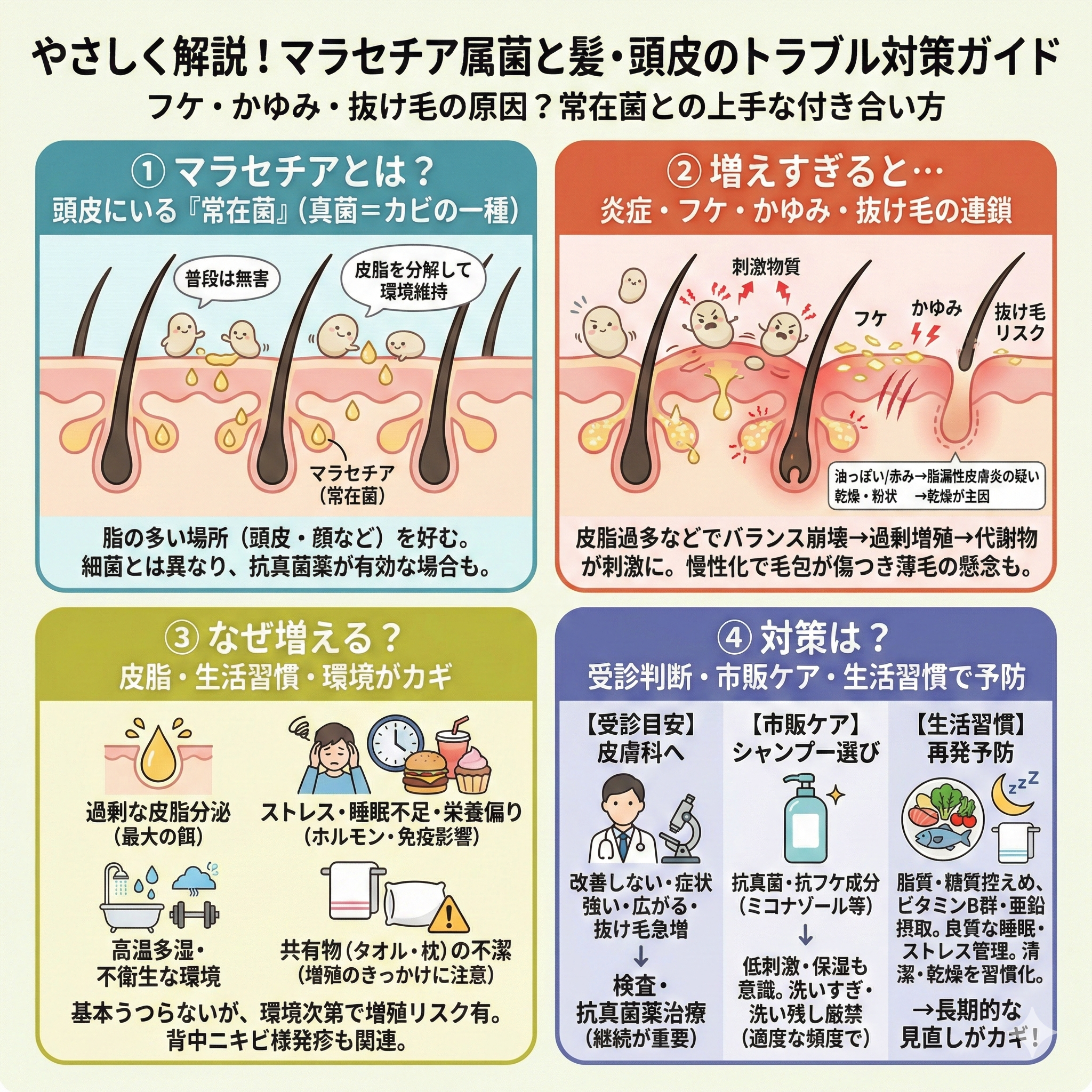
マラセチア属菌とは、皮膚や頭皮に常在する真菌の一群で、特に脂の多い部位に多く存在します。[1][2] 普段は無害で皮脂を分解して皮膚環境のバランスに関与しますが、過剰に増えると炎症やフケ、かゆみの原因になります。[2][3]
この記事は、頭皮や髪のトラブルで「フケ」「かゆみ」「抜け毛」などに悩む一般の読者に向けて書かれています。
この記事では、マラセチア属菌とは何かをやさしく解説し、その髪と頭皮への影響、増殖原因、診断の目安、治療法、そして市販ケアや生活習慣での予防対策までを分かりやすくまとめます。
専門用語は平易に説明し、セルフチェックや病院受診の判断基準、シャンプー選びのポイントも具体的に示しますので、日常の頭皮ケアにすぐ役立ててください。
マラセチア属菌に関連する解説記事
以下のマラセチア属菌に関連するDAVIDIA collageの解説も合わせて読んで理解を深めましょう!
マラセチア属菌とは?髪・頭皮にいる一種の真菌をやさしく解説
マラセチア属菌は皮膚や頭皮に常在する真菌(酵母様真菌)の一群で、特に皮脂の多い部位(頭皮・顔・胸部など)に多く存在します。[1][2]
普段は無害で皮脂を利用しながら皮膚環境の一部として共存しますが、増えすぎると炎症が起きやすくなり、フケ(鱗屑)やかゆみ、赤みなどの症状に関与します。[2][3]
ここではまずマラセチア属菌の基本的な性質と、髪や頭皮での振る舞いを整理して解説します。
マラセチア属(Malassezia)とは何か:常在菌と真菌の違い
マラセチア属は「真菌(カビの仲間)」に分類される微生物で、人の皮膚に常在する「皮膚常在微生物叢」の一部として広く見られます。[1][2]
常在菌とは普段は共生していて害を与えない微生物群のことで、マラセチアはその代表例のひとつです。[2]
真菌は細菌と異なり、治療で用いる薬も抗生物質ではなく「抗真菌薬」が中心になる場合がある点が重要です。[4]
頭皮や髪への『存在』と本来の役割
マラセチアは脂質(皮脂)を利用して増殖しやすい性質があり、頭皮では皮脂と関係しながら常在しています。[2]
一方で、皮膚環境の変化によりマラセチアの代謝(例:脂質の分解に関わる酵素活性)や炎症反応が強まると、刺激性の代謝産物などを介して炎症やフケが起きやすくなります。[3][5]
つまり本来は共存する存在ですが、条件次第でトラブルの引き金にもなります。[2][3]
マラセチアとカビ・細菌の関係/用語の整理(マラセチア菌・属・は)
「マラセチア」は「属(Genus)」の名称で、複数の種(例:Malassezia restricta、M. globosa など)が含まれます。[1][2]
一般に「マラセチア菌」と呼ばれますが、ここでの“菌”は真菌(酵母様真菌)を指し、細菌(バクテリア)とは別の生物群です。[1][4]
「カビ=真菌」という理解で概ね問題ありませんが、検査や治療の考え方が細菌性の皮膚トラブルと異なる点は押さえておきましょう。[4]
マラセチアが髪に及ぼす影響:フケ・かゆみ・脱毛のメカニズム
マラセチアが関与する炎症(代表例:脂漏性皮膚炎)が頭皮で起きると、フケやかゆみ、赤みなどの症状が現れます。[2][3]
炎症が続くと頭皮の不快感が増し、掻破(かきこわし)による悪化や、二次的な毛包周囲の刺激が起こりやすくなります。[3]
ここでは炎症の起点から髪の毛への影響までの流れを、医学的観点も交えて説明します。
脂漏性皮膚炎・マラセチア毛包炎が髪に与えるダメージ
脂漏性皮膚炎(頭皮では“フケ症”として見られることもあります)は、皮脂の多い部位に生じやすい慢性・再発性の皮膚炎で、マラセチアが重要な関与因子のひとつとされています。[3][6]
また、マラセチア毛包炎は毛包内でマラセチアが増えることで炎症性のぶつぶつが起こる疾患です。[1]
炎症が強いと「抜け毛が増えた気がする」と感じることがありますが、まずは炎症(かゆみ・赤み・鱗屑)を落ち着かせることが重要です。[3]
炎症から脱毛へ:薄毛・抜け毛・脱毛症(AGAとの関係)
マラセチアが関与する頭皮トラブルは、主に「炎症(皮膚炎・毛包炎)」として現れるため、薄毛の原因がAGA(男性型脱毛症)だけとは限りません。
AGAは主にホルモンと遺伝が関与する一方、脂漏性皮膚炎のような炎症性の頭皮状態が重なると、かゆみ・掻破・炎症の持続で頭皮環境が悪化しやすくなります。[2][3]
抜け毛の原因が複合している場合は、皮膚科で頭皮状態の評価と治療方針の整理をするのが近道です。[3]
症状の見分け方:フケ・赤み・かゆみ・乾燥の違いと注意点
見分けのヒントは「フケの性状」と「赤み・かゆみの有無」です。
例として、脂っぽい・やや黄色っぽい鱗屑(フケ)や赤み・かゆみが目立つ場合は脂漏性皮膚炎を疑います。[3][6]
一方で、白い粉状で乾燥が中心の場合は乾燥性のフケが主体のこともあります(ただし自己判断が難しいケースもあります)。[6]
症状が続く、広がる、強い痛み・腫れ・膿がある場合は受診を検討してください。[6]
増殖の原因とリスク要因:皮脂・ホルモン・生活習慣がカギ
マラセチアは脂質に依存・親和性が高い真菌のため、皮脂の量や皮膚環境の変化が増殖と症状の出やすさに関係します。[2][6]
ストレスや季節(湿度・気温)、体調などの要素が重なると再燃しやすいことも知られています。[6]
ここでは具体的なリスク要因を整理し、どのような生活習慣が影響するかを示します。
皮脂分泌・トリグリセリドとマラセチア増加の仕組み
マラセチアは皮脂の影響を受けやすく、皮脂の多い環境で増殖しやすい性質があります。[2][6]
皮膚のpHやバリア状態などの環境因子により、脂質代謝や炎症反応が変化し、症状の出方に影響することが示唆されています。[5]
皮脂の“量”だけでなく、頭皮の刺激(摩擦・洗い残し)や炎症の持続があると悪化しやすいため、日常ケアの最適化が重要です。[6]
ホルモン・ストレス・睡眠不足・栄養不足が及ぼす影響
脂漏性皮膚炎は慢性・再発性になりやすく、ストレスや季節変化などが悪化要因になり得ます。[6]
睡眠不足や栄養不良があると皮膚の回復や炎症のコントロールが乱れやすくなるため、症状が続く場合は生活要因も含めて見直すのが実用的です。[6]
洗髪頻度・シャンプーの刺激・環境(湿度・施設)による悪化要因
洗髪の間隔が長すぎると皮脂や整髪料が残りやすく、頭皮環境が乱れることがあります。
ただし、洗浄力が強すぎる製品や強い摩擦はバリアを損ね、刺激性皮膚炎のように悪化することもあるため「落としすぎ」も注意点です。[6]
高温多湿の環境で蒸れやすい状態が続くと悪化しやすいケースもあるため、運動後は早めに洗い流す・乾かすなどの対応が役立ちます。[6]
年齢・性別・過剰な皮脂などのリスク要因の整理
脂漏性皮膚炎は皮脂腺の多い部位で起こりやすいことが知られており、頭皮は代表的な好発部位です。[6]
体質(皮脂の多さ、肌質)や生活要因が重なると再発しやすいため、「再発前提でコントロールする」考え方が現実的です。[3][6]
マラセチアはうつる?接触・共有での感染リスクと誤解
マラセチアは多くの人の皮膚に存在する常在真菌であり、一般的な接触で「感染症のようにうつる」と考えるのは誤解になりやすいです。[1][2]
ただし、頭皮トラブルの再発予防の観点では、タオルや枕カバーなどを清潔に保つことは合理的です(湿った環境での不快感や皮膚刺激を減らすため)。[6]
人から人へ『うつる』のか:可能性と条件を解説
マラセチアは「いる/いない」よりも「増えすぎないように保つ」ことが重要な常在真菌です。[1][2]
そのため、通常の生活で「うつるから隔離が必要」といった対応は一般的に不要です。
一方で、症状が強い人は頭皮が刺激に敏感になっていることがあるため、衛生面(清潔・乾燥)を整えることが悪化予防につながります。[6]
家庭や施設での注意点:タオル・枕・共有物によるリスク(背中・ニキビへの影響)
タオルや枕カバー、帽子やヘルメットの内装など、蒸れやすいものはこまめに洗濯・乾燥して清潔を保ちましょう。
マラセチア毛包炎は胸・背中などにも起こり得るため、汗をかいた後の着替えやシャワーなどの基本ケアが役立つことがあります。[1]
誤解しやすい点:細菌やアクネ菌との違いと伝播の実態
「カビ=不潔」というイメージは強いですが、マラセチアは誰にでも存在し得る皮膚常在真菌です。[1][2]
細菌性のトラブル(例:細菌性毛包炎など)とは治療が異なり、マラセチアが関与する場合は抗真菌薬が中心になることがあります。[4][6]
診断と受診の目安:いつ皮膚科・クリニックで検査を受けるべきか
自己判断で市販ケアを続けても改善しない、症状が広がる、強いかゆみや痛みが出る、膿を伴う、抜け毛が急に増えたなどのケースでは皮膚科受診が勧められます。[6]
診察では所見に基づいて脂漏性皮膚炎などを診断し、必要に応じて顕微鏡検査などで真菌の関与を確認することがあります。[1][6]
早期に適切な治療へ切り替えることで、長期化や再発の悪循環を減らしやすくなります。[4][6]
セルフチェック:症状の持続・悪化・再発で受診を考えるポイント
セルフチェックの目安としては、次のような状況が続く場合です。
- 数週間ケアしても改善しない、または悪化する
- かゆみや赤みが強い/掻いてしまう
- 脂っぽいフケが多い、頭皮がベタつく
- 膿・痛み・強い腫れがある(感染の可能性)
- 再発を繰り返す、範囲が広がる
皮膚科での検査と確定診断(顕微鏡・培養・診断の流れ)
診断は多くの場合、見た目(赤み・鱗屑の分布)などの臨床所見で行われ、必要に応じて皮膚片の顕微鏡確認などが行われます。[1][6]
症状や部位によっては、脂漏性皮膚炎以外の疾患(乾癬、接触皮膚炎など)との鑑別も重要になります。[6]
処方される治療法:外用薬・内服の抗真菌薬と継続の重要性
脂漏性皮膚炎の治療では、抗真菌薬(例:ケトコナゾール等)や抗炎症薬(必要に応じて短期の外用ステロイドなど)を組み合わせて症状をコントロールします。[4][6][7]
重症例や難治例では、医師判断で内服抗真菌薬などが検討される場合もあります。[7]
症状が落ち着いても再発しやすい疾患のため、指示された期間・頻度での継続と、維持療法(再発予防の洗浄・外用)を意識することが重要です。[6][7]
受診前の準備と予約のコツ/市販薬での対処の限界
受診前は「いつから」「どの部位に」「どんな症状が」「何で悪化/改善するか」「使用中の製品(シャンプー、整髪料、外用薬)」をメモしておくと診察がスムーズです。
市販の抗フケ製品で改善することもありますが、強い炎症や広がりがある場合は医療機関での治療が必要になりやすいです。[6]
市販シャンプー・ヘアケアでできる対策:成分と選び方
市販のシャンプーやヘアケア製品でも、脂漏性皮膚炎やフケのコントロールに役立つ場合があります。[6]
ポイントは「抗真菌(または抗フケ)成分」と「刺激の少なさ」の両立です。
ただし重症例では市販ケアだけで不十分なことがあるため、改善しない場合は受診に切り替えましょう。[6]
抗真菌・抗フケ成分や有効成分の見分け方
脂漏性皮膚炎の治療・管理では抗真菌薬が重要な選択肢で、ケトコナゾールは代表的成分のひとつです。[4][8]
一般の「抗フケシャンプー」では、成分や製品区分(医薬品/医薬部外品/化粧品)により期待できる作用が異なるため、ラベルの有効成分表示を確認して選びましょう。
低刺激・保湿成分でバリア機能を守るリンス・シャンプーの選び方
刺激が強い洗浄や摩擦は症状を悪化させることがあるため、頭皮が荒れている時期は低刺激な洗浄設計の製品や保湿中心のケアを意識するとよいでしょう。[6]
乾燥が強い場合は保湿(バリアを守るケア)を優先し、かゆみが強い・赤みが強い場合は早めに医療機関へ相談してください。[6]
市販薬や製品の効果と限界:販売されているタイプの比較
| 製品タイプ | 主な特徴 | 期待できること | 限界 |
|---|---|---|---|
| 医薬品(抗真菌薬を含む) | 抗真菌薬成分(例:ケトコナゾール等)が明確 | フケ・かゆみ・赤みの改善に有効な場合がある | 刺激感が出ることもあり、症状や使用部位により医師相談が望ましい |
| 薬用(医薬部外品) | 抗フケ・殺菌などの有効成分を配合 | 軽度のフケ対策、維持ケアに役立つ | 重症例では効果が不十分な場合がある |
| 低刺激・保湿系(化粧品) | 刺激を抑え、頭皮の乾燥対策を重視 | バリア維持・再発予防の土台づくり | 抗真菌作用は限定的で、炎症が強い場合は医療介入が必要 |
正しい洗髪方法と洗い残し・洗髪頻度の目安
洗髪は「やさしく・しっかりすすぐ」が基本です。
指の腹で洗い、強い摩擦を避け、すすぎ残し(頭皮への刺激)を減らすことが重要です。[6]
皮脂量に応じて頻度を調整し、汗をかいた日は早めに洗い流して乾かすなど、蒸れ対策も意識しましょう。[6]
生活習慣でマラセチアを減らす(減らし方)・再発予防の実践法
脂漏性皮膚炎は再発しやすい傾向があるため、治療だけでなく日々の再発予防が重要です。[6]
生活習慣の改善(睡眠・ストレス対策・蒸れ対策)と、無理のない頭皮ケアの継続でコントロールしやすくなります。[6]
食事・栄養でできる対策:脂質・糖質・発酵食品の取り方
脂漏性皮膚炎は皮脂や炎症と関連が深いため、極端な偏食を避け、総合的な栄養バランスを整えることが現実的です。[6]
体調が崩れると再発しやすいと感じる人もいるため、まずは「無理のない継続」を優先しましょう。
睡眠・運動・ストレス管理で免疫と自律神経のバランスを整える方法
ストレスは悪化要因になり得るため、睡眠の確保とストレス管理は再発予防の実務として重要です。[6]
運動や入浴で汗をかいた日は、蒸れを放置せず洗浄・乾燥までをセットにすると頭皮トラブルの予防に役立ちます。[6]
日常ケアの習慣化:清潔・乾燥・継続的なヘアケアのポイント
洗髪後は頭皮をしっかり乾かし、枕カバーや帽子など蒸れやすいアイテムは清潔に保つことが基本です。
再発しやすい人は、症状が落ち着いている時期も“維持ケア”を続けることでコントロールしやすくなります。[6][7]
再発しにくくするための長期的な改善と生活習慣の見直し
再発を防ぐには、一時的な対処だけでなく、刺激を減らす洗髪・適切な乾燥・蒸れ対策・ストレスケアをセットで続けることが重要です。[6]
それでも再発を繰り返す場合は、診断の見直しや処方治療(抗真菌薬、抗炎症薬、維持療法)の最適化が必要なことがあります。[4][7]
参考文献
- DermNet. Malassezia infections.
- Borda LJ, Wikramanayake TC. Seborrheic Dermatitis and Dandruff: A Comprehensive Review. J Clin Investig Dermatol. 2015. (PMC)
- Dall’Oglio F, et al. An Overview of the Diagnosis and Management of Seborrheic Dermatitis. J Clin Med. 2022. (PMC)
- American Academy of Dermatology. Seborrheic dermatitis: Diagnosis and treatment. (更新: 2024)
- Triviño FJN, et al. Seborrheic Dermatitis Revisited: Pathophysiology, Diagnosis, and Therapeutic Update. 2025. (PMC)
- DermNet. Seborrhoeic dermatitis: Causes and treatment.
- Clark GW, Pope SM, Jaboori KA. Diagnosis and Treatment of Seborrheic Dermatitis. American Family Physician. 2015.
- Tynes BE, et al. Ketoconazole Shampoo for Seborrheic Dermatitis of the Scalp. 2024. (PMC)